L’ACCUEIL DU PATIENT
La qualité de l’accueil du patient dans le service des explorations cardiologiques invasives est une étape clef dans la prise en charge d’un patient bénéficiant d’une coronarographie.
En effet, le paramédical est le premier contact du patient dans un environnement très technique et quelque peu déroutant pour ne pas dire angoissant. A nous paramédicaux du service de coronarographie d’informer et de rassurer le patient, de répondre à ses ultimes questions.
Comme nous le savons tous, une bonne préparation psychologique avant l’examen permet souvent d’éviter certaines complications.
Par un interrogatoire, il vérifie :
- l’identité du patient
- le jeûne du patient depuis au moins 6h
- la prise des médicaments
- l’absence des prothèses dentaires
- la connaissance d’un épisode allergique au décours d’un examen avec injection de produit de contraste iodé (PCI)
- l’information donnée au patient de l’examen et de son déroulement, des risques et conséquences
De visu, il s’assure :
- d’une voie d’abord veineuse de qualité qui permettra les éventuelles injections au décours de l’examen ainsi que de pouvoir procéder à un remplissage rapide et efficace en cas d’un simple réflexe vagal ou d’une complication plus sérieuse
- de la préparation du champ opératoire (tonte des scarpas pour la voie fémorale, tonte de l’avant-bras pour la radiale)
LE DOSSIER PATIENT
Il doit être complet et répondre aux exigences d’un examen vasculaire tel qu’une coronarographie.
- un bilan biologique comprenant
- un taux de créatinine
- la carte de groupe sanguin
- une Numération Formule Sanguine
- globules blancs
- globules rouges
- plaquettes
- taux d’hémoglobine
- une glycémie à jeun
- un ionogramme (potassium, sodium…)
- le taux de cholestérolémie ou de triglycéridémie
- le dosage des enzymes cardiaques (taux de troponine, de Créatine PhosphoKinase)
- le taux de thyréostimuline (TSH)
- la coagulation
- l’anamnèse du patient et l’indication de la coronarographie
- les antécédents cardiaques et/ou vasculaires du patient
- angioplastie coronaire (quelle artère traitée? Quel type de stent implanté?)
- chirurgie aorto-coronarienne (et dans ce cas, bonne connaissance du nombre et du type de pontage – s’assurer du compte-rendu chirurgical notamment en cas de doute ou d’imprécision concernant le type ou le nombre de pontage réalisés)
- chirurgie valvulaire
- infarctus du myocarde
- chirurgie de l’aorte ou des axes ilio-fémoraux (en cas de pontage, s’assurer de son type et de sa nature – contre-indication à une voie d’abord fémorale?)
- son traitement habituel
- son traitement instauré en vue de l’examen
- administration d’une prémédication
- traitement anti-allergique (en fonction de la prescription médicale et/ou du protocole existant)
- traitement anti-agrégants plaquettaires
- administration d’anti GPIIbIIIa
- pour les diabétiques non-insulino dépendants
- il n’est plus nécessaire d’arrêter les biguanides 48h avant l’examen. La reprise de la métformine, anti-diabètique oral le plus utilisé, se fera après contrôle de la fonction rénale, au minimum 48h après l’injection de PCI
- pour les diabétiques insulino-dépendants
- l’insulino-thérapie ne doit pas être arrêtée
- compte tenu de la nécessité pour le patient d’être à jeun, une perfusion de glucosé est recomandée jusqu’à la reprise de l’alimentation, avec un jeûne qui ne doit pas dépasser 6 heures
- un ECG réalisé avant que le patient ne quitte le service dans lequel il est hospitalisé pour venir en salle d’explorations cardio-vasculaires
- les examens complémentaires cardiaques réalisés et leurs résultas
- scintigraphie myocardique, épreuve d’effort, échographie cardiaque…
- les tests d’Allen et au saturomètre (comme illustré sur la vidéo qui suit) réalisés et leur score (positivité ou négativité) en cas d’abord de l’artère radiale
- le diagramme des pouls des membres inférieurs et supérieurs
- le consentement éclairé du patient, daté et signé
- la feuille de liaison (comme cet exemple ci-dessous) remplie par les équipes soignantes du service d’hospitalisation du patient
- la lettre du cardiologue ou du médecin prescripteur de l’examen
Toutes ces données seront répertoriées dans une base de données informatique, base de données obligatoire à l’heure actuelle dans toute salle de cathéterisme interventionnel.
L’INSTALLATION DU PATIENT
L’installation du patient est une étape importante qui permettra le bon déroulement de l’examen, aussi bien pour le patient que pour l’opérateur. Il faut que l’opérateur travaille dans de bonnes conditions (ponction artérielle, accès au pupitre de commande de la table pour la réalisation des incidences…). Le patient est installé sur la table d’examen de telle façon qu’il soit le plus “confortable” possible, allongé sur un matelas à mémoire de forme, des repose-bras soulageant les membres supérieurs qui restent le long du corps durant tout l’examen ; bien évidemment il restera au chaud et couvert jusqu’au dernier moment précédent le badigeonnage et le champage.
La surveillance du patient durant l’examen se fera par le biais de la baie d’hémodynamique qui affichera en salle :
- un monitoring ECG avec l’enregistrement d’au moins deux dérivations
- une saturomètrie pulsée (SpO2) à l’aide d’un oxymètre de pouls placé au bout d’un doigt
- une tension artérielle automatique à l’aide d’un brassard, prise toutes les cinq minutes
Cette baie doit être préparée à l’avance, avant l’examen coronarographique, et va assurer une prise des pressions artérielles
- soit aortique (raccordement de la tête de pression avec le désilet artériel)
- soit en bout de cathéter (diagnostic de spasme ou de sténose coronaire)
- soit en intra-cavitaire (pression dans le ventricule gauche)
Il est primordial pour l’exactitude des valeurs enregistrées que le “zéro” ait été effectué pour calibrer la tête de pression.
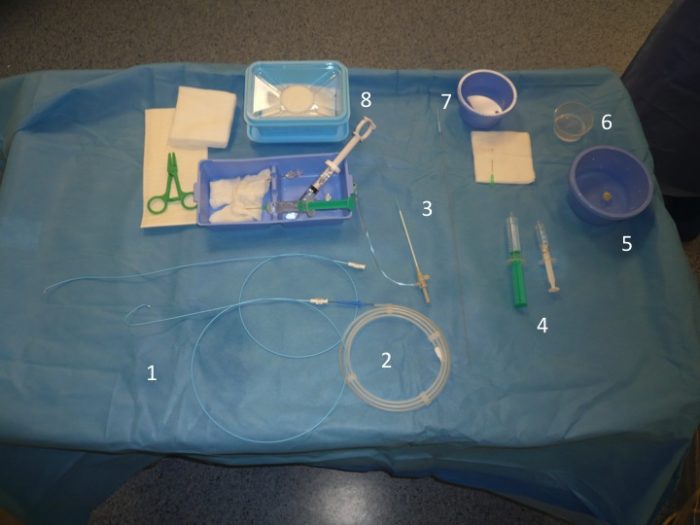
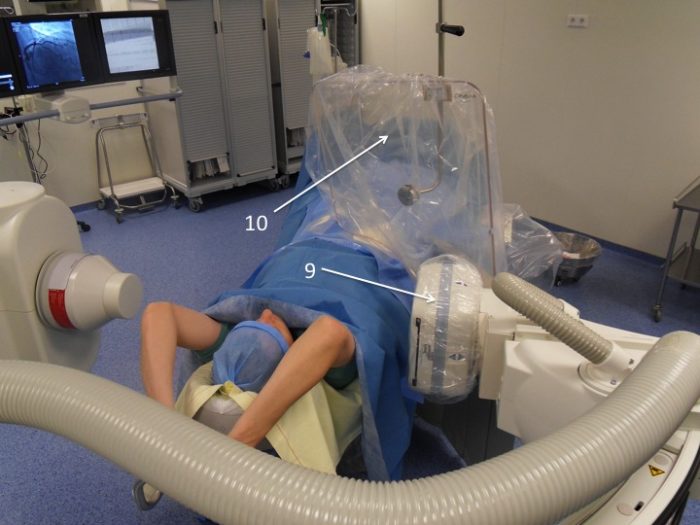
La préparation de la table stérile :
Elle comprend des housses de protection stériles pour le capteur plan (9) et l’écran plombé accroché à une suspension plafonnière (10), un champ stérile qui servira à recouvrir le patient, des sets absorbants, des compresses.
Puis le matériel spécifique à l’examen :
– les sondes de coronarographies +/- la Pigtail pour la ventriculographie (1)
– le guide métallique 0,035” (2)
– le désilet artériel recommandé par le médecin (3)
– une seringue préparée pour l’injection des dérivés nitrés (4)
– une cupule remplie de sérum hépariné (5)
– une cupule pour l’anesthésie locale (6)
– une cupule remplie de PCI (7)
– un conteneur hermétique dans lequel seront purgés les seringues et cathéters souillés (8)
– une tubulure qui reliera le désilet artériel ou le cathéter à une poche de pression (solution isotonique pour perfusion – NaCl 0,9 %) elle-même reliée à une tête de pression
Cette préparation est rigoureuse et respecte toutes les règles d’hygiène et d’asepsie. Les cathéters sont parfaitement rincés avec le sérum hépariné pour éviter tout envoi d’embols gazeux et la formation de thrombus.
LA TECHNIQUE
Après une anesthésie du point de ponction (Xylocaïne 2%), l’opérateur ponctionne l’artère fémorale ou radiale selon la technique de Seldinger. Pour éviter ou diminuer les complications liées à ce geste, cette ponction devra être antérieure, non-transfixiante, angulée entre 30 et 45° pour l’artère fémorale commune, entre 30 et 60° pour l’artère radiale.
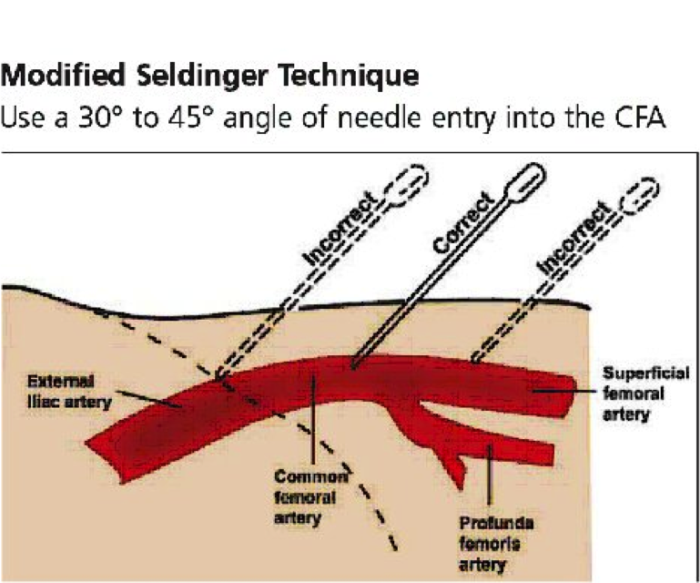
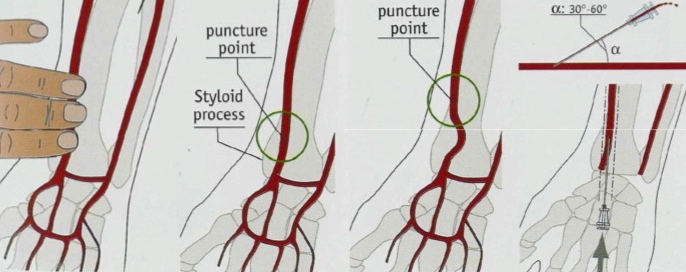
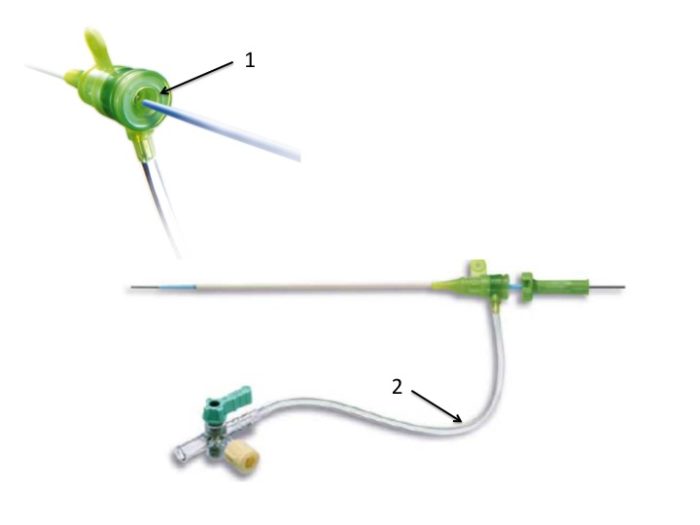
La ponction de l’artère se termine par la mise en place d’un désilet (système élaboré par Desilet et Hoffman) qui a la particularité d’avoir
- une valve étanche au reflux sanguin et à travers laquelle le cardiologue pourra passer les cathéters (1)
- une bretelle de sortie que l’on raccorde à la tête de pression pour avoir une tension sanglante (2)
La taille du désilet couramment utilisé est du 4 voire 5F (1F = 0,33mm).
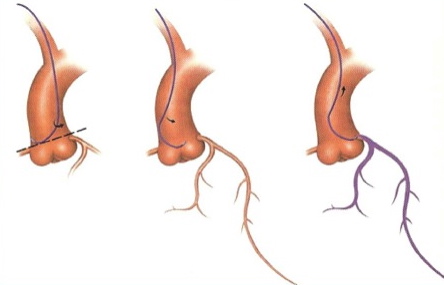
La montée de la sonde coronaire (en général de même taille que le désilet inseré dans l’artère) se fait sous radioscopie avec prudence, sans résistance, un guide métallique 0,035″ à l’intérieur de la sonde servant de tuteur pour rendre le cathétérisme le plus atraumatique possible.
Les artères coronaires naissant à la base de l’aorte, le couple guide-cathéter s’arrête au niveau de la valve aortique, dans la cusp (ou sigmoïde) droite pour le cathétérisme du réseau coronaire gauche, dans la cusp gauche pour le réseau droit. Le guide est alors retiré, l’opérateur place l’extrémité du cathéter sélectivement dans l’ostium du tronc commun pour l’exploration de la coronaire gauche ou dans celui de la coronaire droite pour l’exploration de celle-ci.
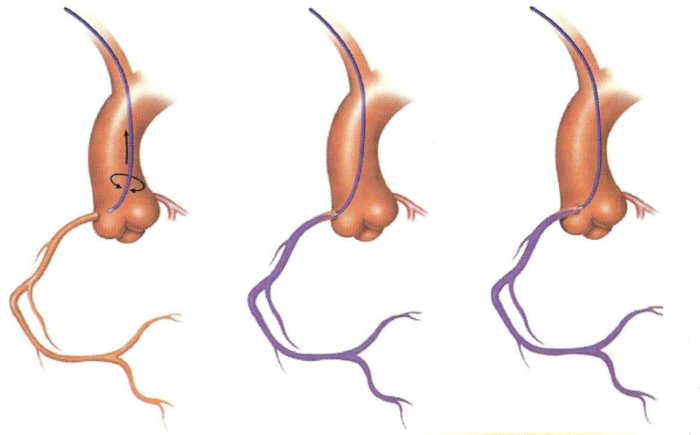
Cette intubation ou cathétérisme se fait par des sondes pré-formées, dédiées à l’exploration de ces vaisseaux. Ces sondes sont en général conçues en polyéthylène ou polyuréthane et renforcées par un treillis métallique interne qui leur permettra de garder les différentes formes et courbures. Les plus connues étant les sondes coronaires gauche et droite de Judkins et d’Amplatz, du nom de leurs inventeurs en 1967.
appelées “JL” (Judkins Left)

appelées “JR” (Judkins Right)
L’opérateur raccorde le cathéter soit à une seringue de contraste qu’il teste pour vérifier le reflux de sang (ce geste est primordial pour exclure l’occlusion du vaisseau par le cathéter) soit à un injecteur automatique. Les derniers réglages liés à la radioprotection effectués, tout est en place pour enregistrer la première séquence d’une artère coronaire opacifiée.
La coronarographie est une “luminographie” qui permet de voir les artères coronaires en 2D. Elle se fait selon différentes incidences qui permettent de dégager toutes les branches des artères coronaires. En général, entre 5 et 8 incidences pour la coronaire gauche et entre 3 et 4 pour la coronaire droite suffisent à explorer les 2 réseaux et établir un diagnostic.
Le bilan coronarographique d’un patient ponté nécessite l’utilisation de cathéters différents pour rechercher les pontages veineux ou artériels. Il est indispensable de connaître le nombre et le type de pontage (double/triple pontage, VSI/artériel). Des sondes dédiées ou spécifiques pour cette exploration sont préconisées, telles que la “sonde mammaire interne“, les sondes RCB (Right Coronary Bypass) ou LCB (Left Coronary Bypass).
LE TEST AU MÉTHERGIN
Devant un tableau clinique d’angor et une coronarographie paraissant indemne de toute anomalie, la réalisation d’un test au Méthergin ou “épreuve pharmacologique” reste l’examen idéal pour lever le doute sur une maladie coronaire spastique.
Ce test consiste à injecter sur deux minutes 0,4 mg de méthergin en IVD, de surveiller l’état clinique du patient et de refaire un contrôle coronarographique. Le test est dit positif quand les trois critères suivants sont réunis :
- douleur thoracique
- modifications électriques de l’ECG
- spasme coronaire de certaines artères lors du contrôle coronarographique
Ce test n’est pas anodin, la surveillance des patients devra être redoublée au moment et dans les minutes qui suivent l’injection de la méthylergométrine car la complication peut être majeure, notamment en cas de spasme du tronc commun ou pluri-artériel.
Il faudra être vigilant à une modification électrique, une chute de tension ou une douleur thoracique liées à l’induction du spasme coronaire et qui sont en général résolues par l’injection de dérivés nitrés.
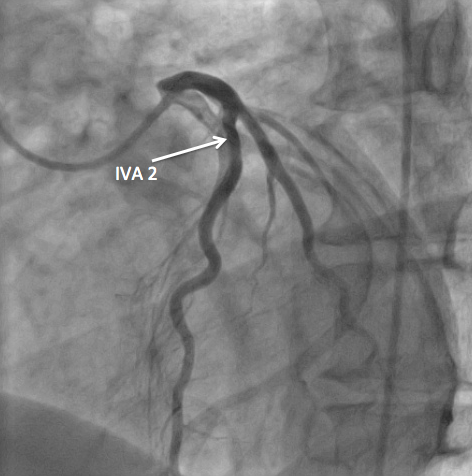
Coronarographie normale chez ce patient de 49 ans (épreuve d’effort positive avec sus-décalage dans le territoire antérieur – FDR : tabac et hypercholestérolémie)
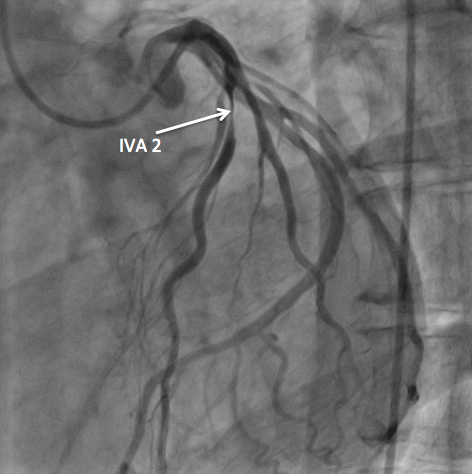
Spasme IVA 2 provoqué après injection de methergin (2 ampoules IVD) 2 minutes après l’injection.
La coronarographie peut être précédée ou suivie d’une ventriculographie gauche, examen indispensable à l’analyse quantitative et qualitative de la fonction pompe du coeur gauche.
Cet examen se termine par l’ablation du désilet sur table de coronarographie ou en SSPI (Salle de Surveillance Post-Interventionnelle) par compression manuelle ou par fermeture mécanique percutanée si la taille du désilet est ≥ 5F et si le patient est catalogué à haut risque hémorragique (patient fortement anti-coagulé, thrombolysé ou sous anti GPIIbIIIa). Rappelons que le geste de la compression manuelle ou de la fermeture percutanée reste un acte médical.
Nota Bene :
dans le cas d’abord fémoral et la mise en place en place d’un pansement compressif après la compression, les avis sont partagés. Pour certains, cette compression supplémentaire par le biais d’un pansement compressif est inutile voire dangereuse dans la mesure où ce pansement n’équilibre le plus souvent que la pression veineuse (risque de phlébite) et insuffisamment la pression artérielle (risque d’hématome qui se développe de façon d’autant plus insidieuse qu’il est masqué par le pansement compressif). D’autres la réservent aux sujets agités ou qui toussent.
Dans tous les cas, ce pansement compressif doit être surveillé de près pour les pouls périphériques : comparer avec le diagramme des pouls avant l’examen afin de ne pas méconnaître un risque d’ischémie débutante en cas de la disparition d’un pouls présent avant le début de l’examen.