Pourrait-on demander à un automobiliste d’éviter un excès de vitesse sans contrôler son compteur de vitesse?.. Certes non. Il en va de même pour l’angioplasticien : surveiller le compteur dosimétrique est un impératif.

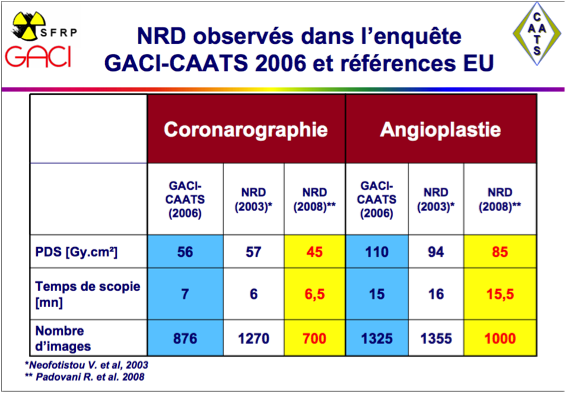
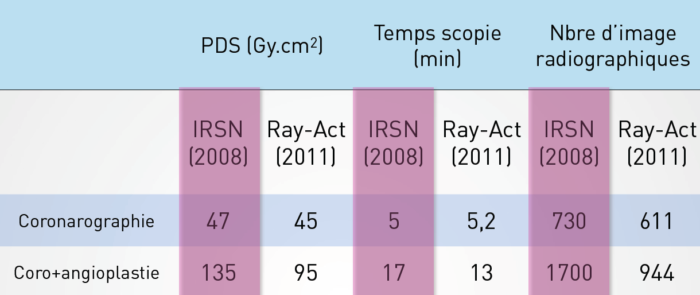
La quantification de la dose et l’utilisation des NRD permettent d’évaluer et d’optimiser sa pratique.
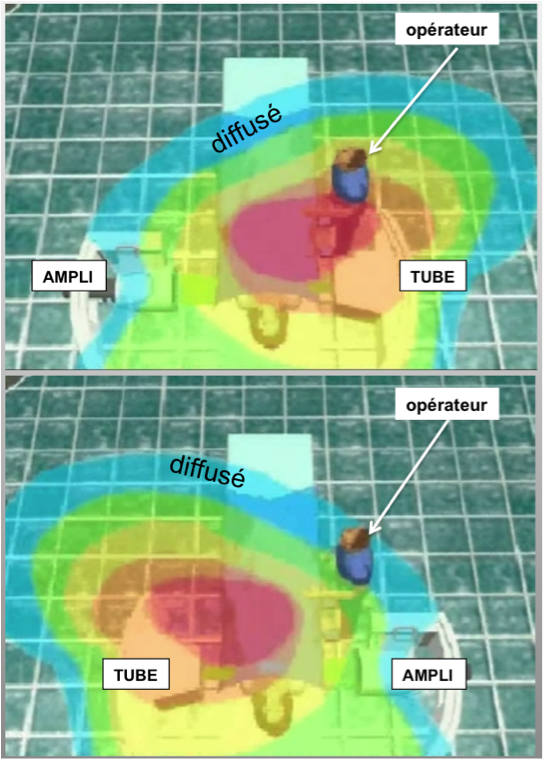
QU’EST-CE QUE LE DIFFUSÉ?
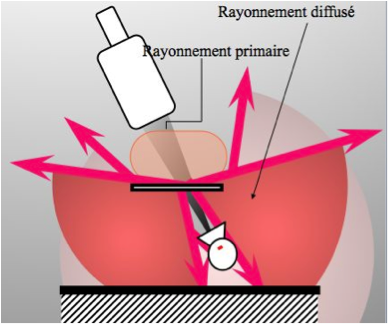
Le diffusé ou rayonnement secondaire est issu de l’interaction du faisceau primaire avec le patient.
Un faisceau de rayons X est formé de photons.
On observe 3 effets :
- ce faisceau traverse le patient sans interaction
- ce faisceau est dévié de façon aléatoire
- ce faisceau est renvoyé en sens inverse
Les photons déviés et renvoyés constituent le diffusé.
Le maximum de ce rayonnement “parasite” se trouve côté tube et c’est pour cette raison que le tube se situe toujours sous la table.
COMMENT DIMINUER LE DIFFUSÉ?
Il faut :
- utiliser la scopie (toujours pulsée) à bon escient et se poser la question : est-ce possible sans ?
- exploiter les dernières images de scopie pour éviter une graphie inutile (si la console permet de mémoriser les dernières secondes de scopie)
- diminuer la cadence des images (passer de 15 à 10 voire 7 images/seconde)
- réduire la zone d’exploration avec les diaphragmes pour limiter la surface d’entrée
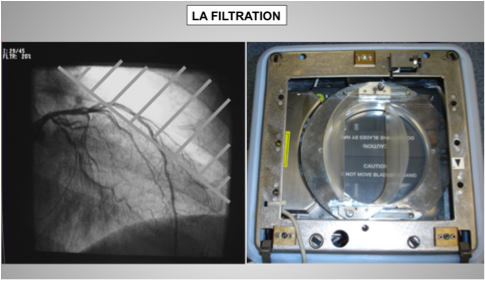
- utiliser les filtres pour l’homogénéisation du faisceau (la zone filtrée atténue le rayonnement incident donc moins de diffusé)
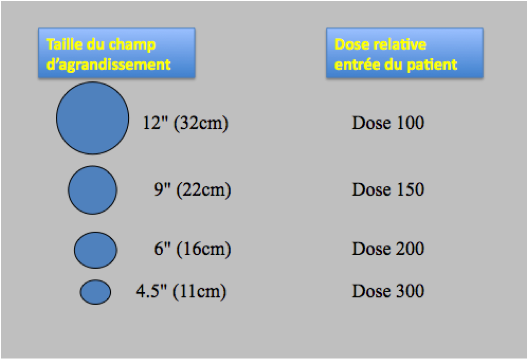
- préférer les grands champs d’exploration et utiliser les zooms numériques pour les agrandissements au lieu de travailler avec une taille de champ plus petite et plus irradiante
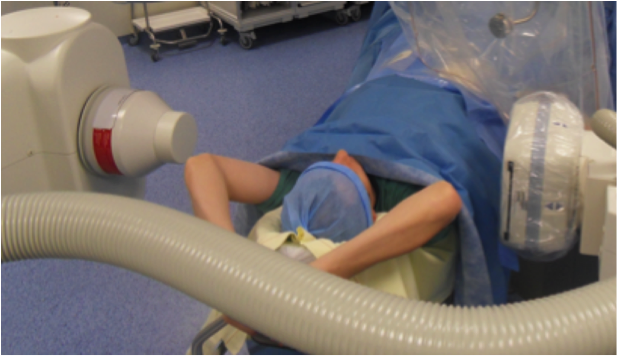
- mettre les bras du patient sur sa tête s’ils se retrouvent dans le champ (permet de diminuer l’épaisseur du patient donc le diffusé)
- si une incidence de profil est indispensable, on optera pour une OAD 90° (moins irradiante pour l’opérateur qu’une OAG 90°)
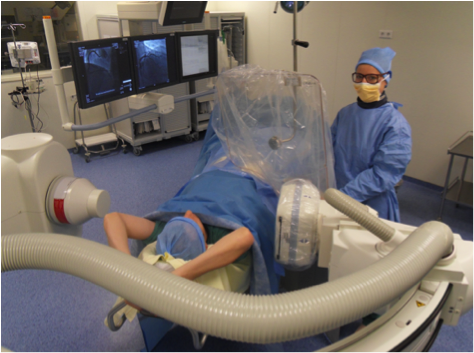
- rapprocher pour chaque incidence le capteur plan (ou l’amplificateur de brillance) afin de capturer le maximum de diffusé sortant
- standardiser sa pratique pour acquérir les réflexes d’optimisation
COMMENT SE PROTÉGER DU DIFFUSÉ?
Il faut :
- porter des équipements individuels de protection (en prendre soin pour garantir leur efficacité)
- tablier plombé
- cache-thyroïde
- lunettes plombées (en fonction de l’étude de poste)

le tablier plombé
- Le tablier plombé est très efficace en radiologie pour réduire la dose. Pour les nécessitant beaucoup de rayons, il faut privilégier une épaisseur de 0.5mm de plomb (plus efficace que 0.33 ou 0.25mm de plomb). L’inconvénient de ce type d’équipement est son poids. Il faut donc privilégier les tabliers en 2 partie (jupe + veste) ou s’équiper d’une ceinture lombaire.
Le tablier plombé permet de réduire la dose à l’opérateur d’environ un facteur 100 ! C’est le principal outil de radioprotection
- Le cache-thyroïde
Le cou n’est pas protégé par les tabliers classiques. La thyroïde qui est un organe sensible aux radiations est alors exposé. Le protège thyroïde permet de réduire la dose à cet organe. Cependant, la radiosensibilité de la thyroïde diminue avec l’âge (voir graphique ci-contre : ICRP 103). Le risque de cancer radioinduit suite à une irradiation de la thyroïde est faible pour les hommes au-delà de 30 ans et pour les femmes au-delà de 40 ans.
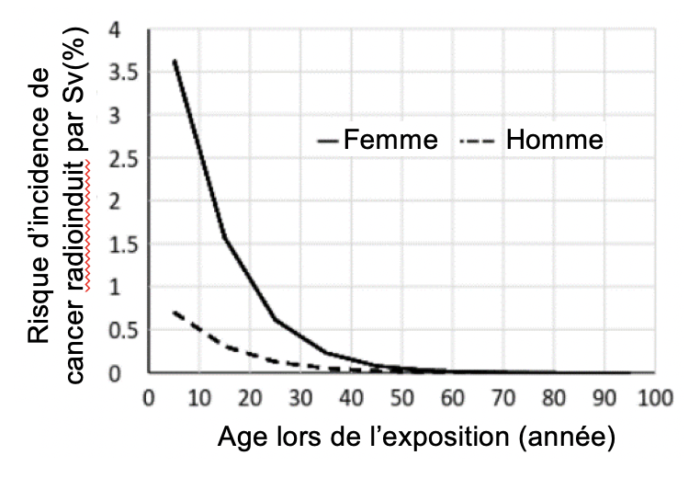
Le port du protège thyroïde est recommandé. Il est fortement recommandé pour les travailleurs jeunes (<30 ans pour les hommes et <40ans pour les femmes) ainsi que pour les procédure longues.
- Les lunettes plombées
La prévalence d’opacité est plus importante chez les opérateurs exposés que dans les groupes de contrôle non soumis aux rayonnements ionisants. La prévalence dépend aussi du niveau de dose auquel est exposé l’opérateur (médecin versus staff) et du nombre d’année d’exercice.
Le temps d’apparition de ce type de pathologie varie de quelques années à quelques décennies.
L’apparition de la cataracte ne semble pas être déterministe (apparition obligatoire au-delà d’une dose seuil) comme supposé initialement mais plutôt stochastique (aléatoire) avec une augmentation du risque avec la dose mais sans seuil : chaque dose augmentant le risque.
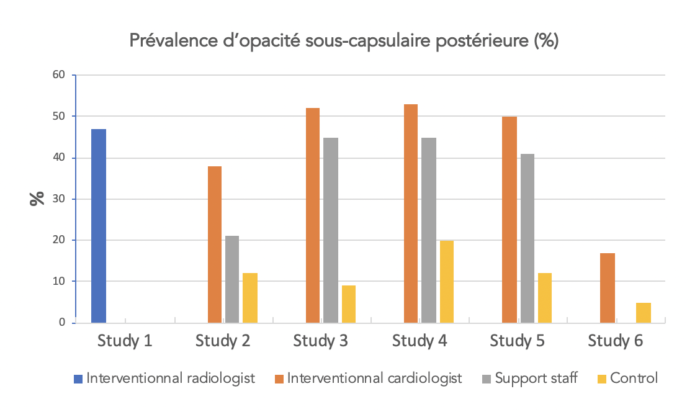
Le port des lunettes plombées est fortement recommandé uniquement pour les travailleurs très exposés : ceux réalisant des actes longs et fréquents. Pour ces procédures, les médecins mais aussi les paramédicaux présents en salle sont concernés.
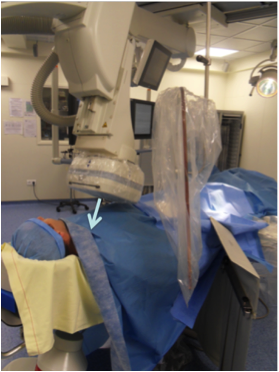
- Utiliser des dispositifs de protection radiologique : bas volet plombé fixé à la table d’angiographie et écran acrylique plombé accroché à une suspension plafonnière voire un paravent plombé mobile

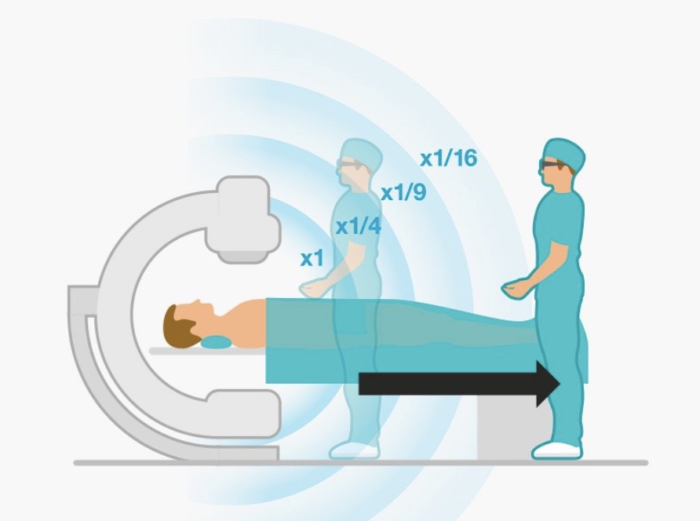
- L’éloignement reste la mesure la plus efficace !!!
- S’éloigner du patient dès que possible aussi bien pour l’opérateur que pour le paramédical qui l’assiste (utiliser une rallonge de 50 cm raccordée au cathétér ou un injecteur automatique permet de diminuer l’exposition)
La dose diminue selon l’inverse du carré de la distance
2 fois plus loin, c’est 4 fois moins de dose
4 fois plus loin, c’est 16 fois moins de dose
Sources :
- Roguin A, Goldstein J, Bar O, Goldstein JA. Brain and neck tumorsamong physicians performing interventional procedures. Am J Cardiol. 2013;111:1368-1372
- Roguin A, Goldstein J, Bar O. Brain tumors among interventionalcardiologists/ a cause for alarm? Report of four new cases from twocities ans a review of the literature. Eurointervention. 2012;7:1081-1086
- A noter :
– Pas d’exposition inutile. Hors situation d’urgence, toute injection IV demandée par l’opérateur doit se faire en l’absence d’émission de rayons X
COMMENT DIMINUER L’IRRADIATION DU PATIENT ?
La plupart des optimisations sus citées permettent aussi de diminuer l’irradiation du patient :
Il faut :
- utiliser la scopie (toujours pulsée) à bon escient (inutile d’observer la progression dans le cathétér-guide…)
- exploiter les dernières images de scopie pour éviter une graphie inutile
- diminuer la cadence des images (moins d’images et donc moins de dose)
- faire correspondre l’aire d’investigation avec la structure à étudier en utilisant les diaphragmes. La diminution du champ d’entrée réduira l’irradiation du patient
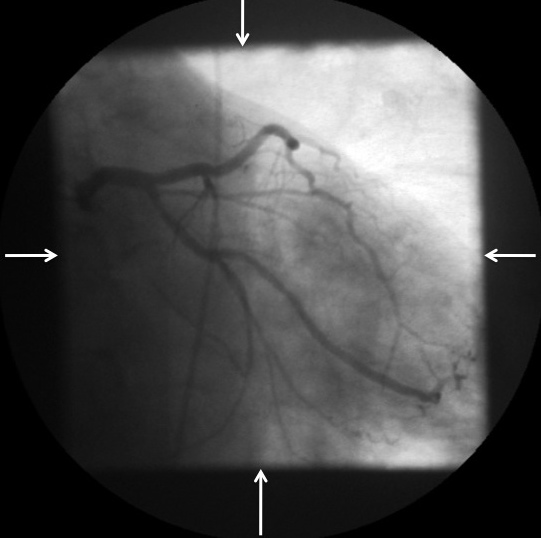
Mise en place des diaphragmes latéraux aussi bien D-G que bas-haut lors de cette coronarographie gauche
Utiliser les filtres pour l’homogénéisation du faisceau permet de minorer l’irradiation des zones filtrées en augmentant la qualité d’image :

- au cours d’une angioplastie, pour éviter l’accumulation des doses sur la même zone cutanée, il est recommandé de varier les incidences
- préférer les grands champs d’exploration et utiliser les zooms numériques pour les agrandissements au lieu de travailler avec une taille de champ plus petite et plus irradiante
- mettre les bras du patient sur sa tête s’ils se retrouvent dans le champ permet : d’éviter l’irradiation des membres et de diminuer le débit de dose tout en augmentant la qualité de l’image
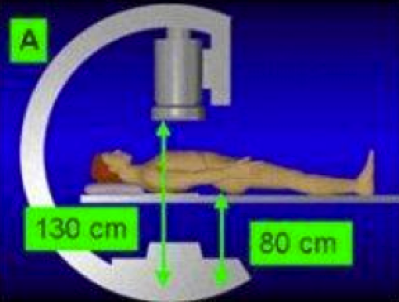
- éloigner le tube du patient permet d’éliminer le rayonnement “mou” qui accroît l’irradiation à la peau sans contribuer à l’image

- sauf impératif médical, l’opérateur doit se fixer un seuil limite d’exposition (en rapport avec l’apparition d’un effet déterministe)
- varier les incidences pour éviter l’accumulation des doses sur la même zone cutanée
- pour des examens potentiellement très irradiants (où la qualité d’image est secondaire, exemple : rythmologie interventionnelle), on peut placer un filtre supplémentaire (Al/Cu) à la sortie du tube
- standardiser sa pratique pour acquérir les réflexes d’optimisation

