LA CLASSIFICATION ACC/AHA DE LA LÉSION CORONAIRE
La classification ACC/AHA a été déterminée par l’American College of Cardiology – American Heart Association (ACC/AHA) pour l’évaluation cardiovasculaire pré-opératoire des patients qui doivent subir une intervention chirurgicale non cardiaque telle qu’une angioplastie coronaire.
Les critères angiographiques des lésions coronaires ont ainsi été définis en 3 types. La définition du type de lésion va permettre de déterminer le taux de réussite attendu de l’angioplastie.
Cette classification a pris en compte des critères propres à chaque lésion qui est décrite selon :
- sa longueur
- sa forme
- son accessibilité en amont
- ses bords (angiographiques)
- sa calcification
- la nature de son flux
- sa localisation
- la présence ou non d’une branche collatérale
- la présence ou non d’un thrombus
Ces lésions sont ainsi classées en 3 types : A, B et C, sachant que le type B est lui-même scindé en B1 (un seul critère des lésions de type B) et B2 (plus qu’un critère des lésions de type B).
Classification ACC/AHA des lésions coronaires

Risque faible

Risque modéré

Risque élevé
N.B : La lésion de type A ou B1 a longtemps été appelée “de type BENESTENT”, en rapport avec l’étude BENESTENT de 1994 qui montra l’éfficacité du stent dans la resténose coronaire survenant dans les 6 premiers mois après l’angioplastie.
ASPECTS ANATOMIQUES DES LÉSIONS
La coronarographie est une luminographie qui permet de voir la lumière artérielle. Un jargon propre à la cardiologie interventionnelle permet de décrire l’aspect angiographique des lésions.
- l’excentricité : une lésion est dite excentrique quand l’un des bords de la lumière passe dans le 1/4 externe de la lumière théorique
- l’irrégularité de la lésion :
- ulcération : cratère qui ne s’étend pas au-delà de la paroi apparente de l’artère
- le flap : décollement de l’intima qui devient flottant et mobile dans la lumière
- l’anévrisme : la lumière est plus large que la paroi
- l’aspect en dent de scie
- la longueur
- lésion courte : < 10mm
- lésion moyenne : entre 10 et 20 mm
- lésion longue : > 20 mm
- l’ulcération : image d’addition (vide dans la paroi)
- la localisation ostiale : une lésion est dite ostiale quand elle débute dans les trois premiers millimètres du vaisseau
- l’angulation
- non-angulée : < 45°
- angulation modérée : entre 45 et 90°
- angulation sévère : > 90°
- la bifurcation : c’est un vaisseau de diamètre > 1,5 mm avec une sténose qui prend le départ d’une branche
- la tortuosité : c’est l’accessibilité de la lésion en amont
- non-tortueuse : 1 angle > 75° en amont de la lésion
- tortuosité modérée : 2 angles > 75° en amont de la lésion
- tortuosité sévère : 3 angles et plus > 75° en amont de la lésion
- la calcification
- modérée : visible quand le coeur bouge, sans injection de contraste
- sévère : lésion visible même quand le coeur ne bouge pas
- thrombus : discret defect intraluminal aux bords nets et séparés de la paroi vasculaire adjacente
- pont veineux dégénéré : lumière irrégulière sur au moins 50% de la longueur du pont
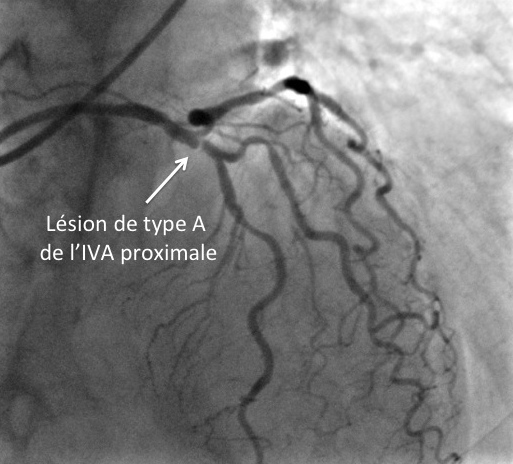
Quelques exemples pour illustrer ces définitions…
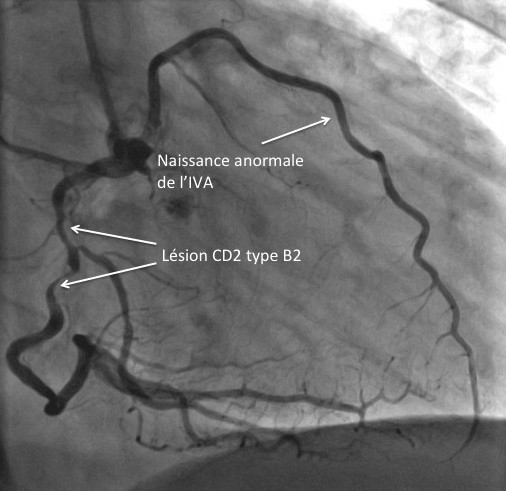
A noter l’origine anormale de l’IVA qui naît de la coronaire droite
A noter l’origine anormale de l’IVA qui naît de la coronaire droite
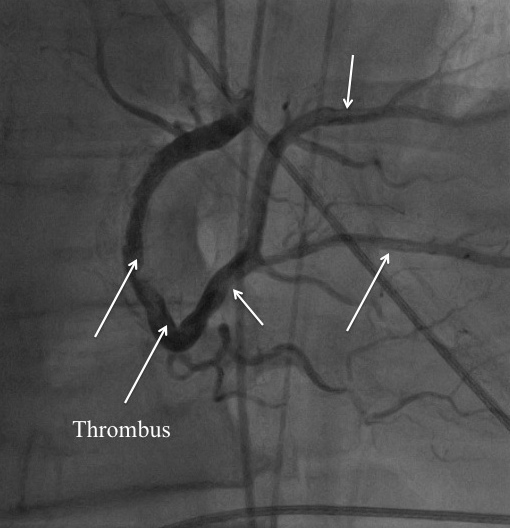
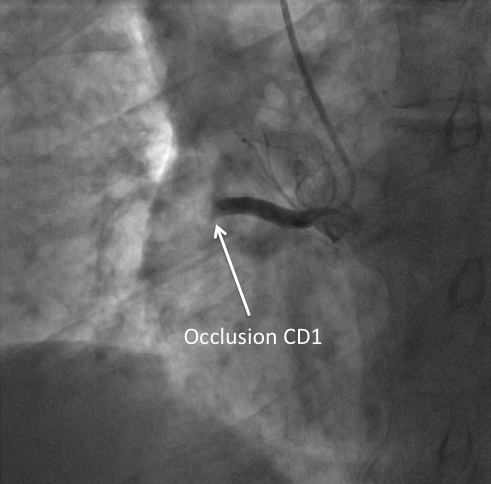
LE FLUX TIMI
La coronarographie permet d’apprécier le flux coronaire antérograde. Une classification simple élaborée par l’équipe de l’étude TIMI (Thrombolysis In Myocardial Infarction) permet de distinguer 4 types de flux.

LA CLASSIFICATION DES BIFURCATIONS
Il existe plusieurs classifications pour décrire la lésions de bifurcation. La plus connue est celle de MEDINA qui classifie les lésions en fonction de la branche atteinte et de la présence ou non d’une sténose. Il faut distinguer la branche “mère” (branche principale) de la branche “fille” (branche collatérale).
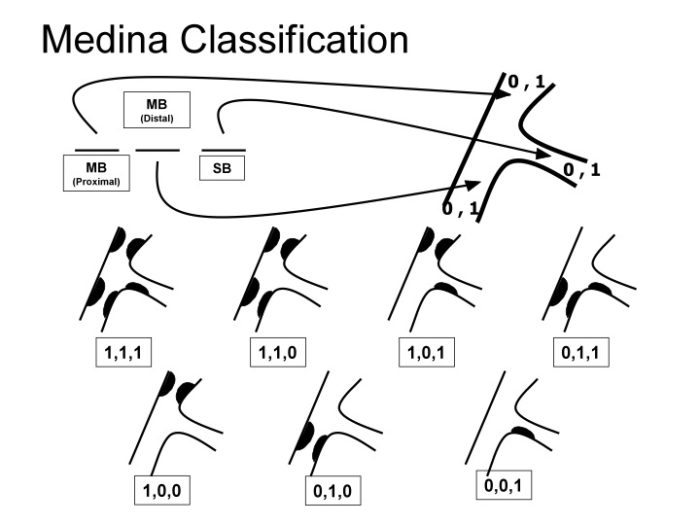
SB : Side Branch (branche fille)
Localisation des lésions
- le premier chiffre est celui de la branche mère proximale
- le deuxième chiffre est celui de la branche mère distale
- le troisième chiffre est celui de la branche fille
Exemple :
- une lésion de bifurcation de type 1,1,1 signifie qu’il existe une plaque au niveau des trois branche
- une lésion de bifurcation de type 1,0,1 signifie qu’il y a une plaque sur la branche mère dans sa partie proximale et une autre sur la branche fille
- etc…
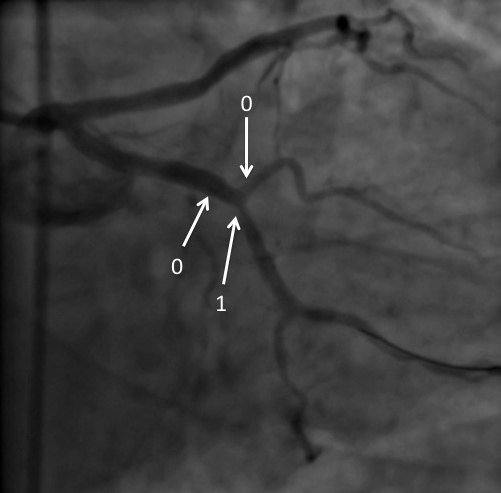
Quelques exemples de lésion de bifurcation et leurs classifications Medina
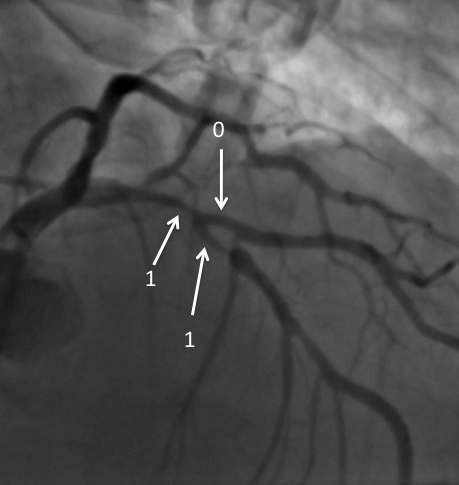
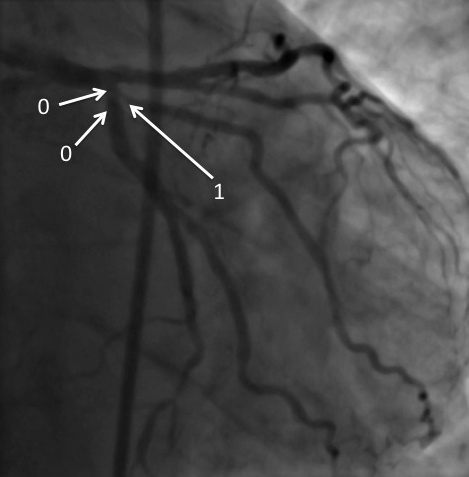
LA CLASSSIFICATION DE LA COLLATÉRALITÉ
La notion de “collatéralité” correspond à la reprise d’une vaisseau soit par homolatéralité (reprise d’un vaisseau du même réseau coronaire que celui qui est injecté), soit par contro-latéralité (reprise d’un vaisseau du territoire opposé à celui injecté).
Il est important de connaître la reprise d’un vaisseau, qu’elle soit minime ou complète, la décision thérapeutique ne sera pas la même (implantation de pontage, décision de recanalisation via les techniques de CTO…).
Cette collatéralité a été classifiée selon Rentrop en 4 stades, du grade 0 au grade 4

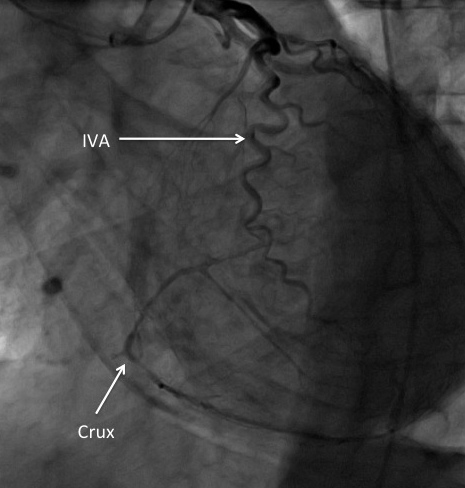
Visualisation de la RVG et de l’IVP jusqu’à la crux qui sont réinjectées à contre-courant par le réseau coronaire gauche
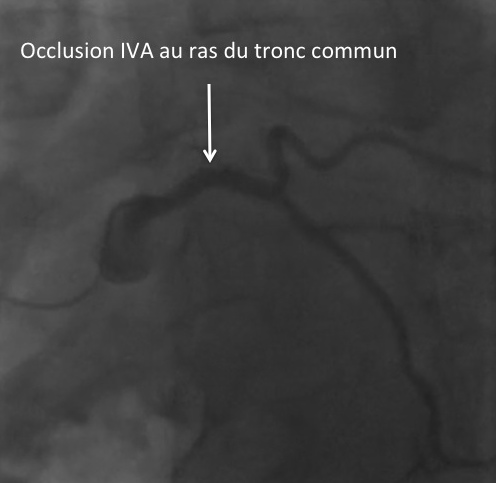
LE BLUSH MYOCARDIQUE
C’est l’analyse de la perfusion myocardique permettant d’évaluer l’intégrité de la microcirculation. Le “blush” est apprécié par la prise de contraste du myocarde dans le territoire, après son passage dans les artères épicardiques.
Le blush se calcule dans le cadre d’un infarctus après la revascularisation et l’ouverture du vaisseau coronaire.
La classification du score du blush myocardique est établie en 4 grades.
Plus le blush est élevé, plus la perfusion est bonne.

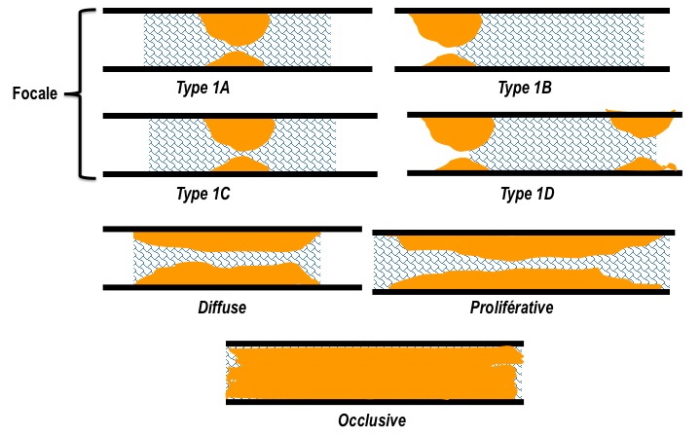
LA RESTÉNOSE INTRA-STENT
La resténose intra-stent est classée selon son aspect angiographique en 4 parties : elle sera ainsi nommée focale, diffuse, proliférative ou occlusive.